Trądzik potrafi być nie tylko problemem estetycznym, ale także źródłem frustracji i obniżonego poczucia własnej wartości. W przypadkach, gdy tradycyjne metody leczenia zawodzą, izotretynoina staje się tematem, który wielu pacjentów i lekarzy rozważa jako ostatnią deskę ratunku. Czy jednak wiesz, kiedy dokładnie warto sięgnąć po ten środek? Zrozumienie wskazań do stosowania izotretynoiny oraz jej roli w terapii ciężkich postaci trądziku może być kluczowe dla skutecznego leczenia oraz uniknięcia niepotrzebnych komplikacji.
Kiedy stosować izotretynoinę w leczeniu trądziku?
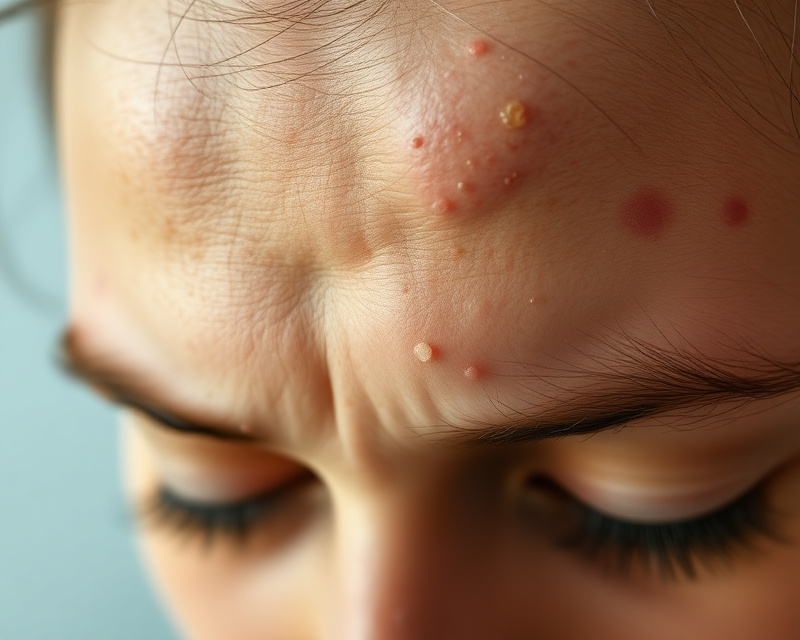
Izotretynoina jest zalecana w leczeniu ciężkich postaci trądziku, takich jak trądzik guzkowy, trądzik skupiony oraz trądzik ropowiczy (cystowy). Terapia ta jest stosowana u pacjentów, w przypadku których inne metody leczenia, takie jak antybiotyki doustne czy leczenie miejscowe, okazały się nieskuteczne.
Wskazaniami do stosowania izotretynoiny są także przypadki średnio i bardzo nasilonego trądziku, które charakteryzują się:
- wysokim łojotokiem,
- częstymi nawrotami,
- osiąganiem dużego obciążenia psychicznego przez pacjenta.
Izotretynoina może być również stosowana miejscowo w łagodniejszych postaciach trądziku, jednak główną metodą w ciężkich przypadkach jest terapia doustna. Ważne jest, aby leczenie prowadził dermatolog, który oceni wskazania dostosowane do indywidualnych potrzeb pacjenta.
Jak działa izotretynoina na skórę i przyczynę trądziku?
Izotretynoina działa na skórę poprzez zmniejszenie aktywności gruczołów łojowych, co prowadzi do ograniczenia wydzielania sebum. Ponadto, normalizuje różnicowanie komórek skóry oraz hamuje proliferację sebocytów, co sprzyja leczeniu trądziku.
Izotretynoina wykazuje również działanie przeciwzapalne, zmniejszając tendencję do powstawania zaskórników. Ogranicza namnażanie się bakterii Cutibacterium acnes (dawniej Propionibacterium acnes), kluczowych dla rozwoju trądziku. Dodatkowo, po jej przyjęciu obserwuje się zmniejszenie aktywności telomerazy oraz efekty proapoptotyczne na komórki gruczołów łojowych.
Izotretynoina jest metabolizowana w wątrobie i wchłaniana z przewodu pokarmowego, a jej biodostępność może być znacząco wpływana przez obecność posiłków. Lek prawie w całości wiąże się z białkami osocza. Okres półtrwania wynosi około 19 godzin dla izotretynoiny i 29 godzin dla jej głównych metabolitów.
Jak wygląda dawkowanie i przebieg terapii izotretynoiną?
Dawkowanie izotretynoiny ustalane jest indywidualnie przez lekarza i zależy od masy ciała pacjenta. Początkowa dawka wynosi zazwyczaj 0,5 mg/kg masy ciała na dobę. Następnie może być zwiększana do 1 mg/kg na dobę, podawanej podczas posiłków, zazwyczaj raz lub dwa razy dziennie.
Leczenie trwa zwykle od 16 do 24 tygodni. Efektywność terapii bardziej zależy od całkowitej dawki podanej podczas leczenia niż od czasu trwania kuracji czy dawki dobowej. Dawka skumulowana powinna osiągać wartość od 120 do 150 mg/kg masy ciała. Przekroczenie tej dawki nie przynosi istotnych korzyści terapeutycznych.
W przypadku nawrotów trądziku, terapię można powtórzyć po minimum 8 tygodniach od zakończenia poprzedniego cyklu. U pacjentów z niewydolnością nerek dawkę początkową należy obniżyć (np. do 10 mg/dzień) i stopniowo zwiększać. Podczas terapii nie należy spożywać alkoholu ani tłustych potraw; zaleca się także stosowanie suplementów regenerujących wątrobę oraz kwasów omega-3.
Jakie są skutki uboczne i ryzyka stosowania izotretynoiny?
Izotretynoina może powodować szereg skutków ubocznych, w tym poważniejsze działania niepożądane. Do najczęstszych objawów należą: nadmierna suchość skóry oraz błon śluzowych, krwawienia z nosa, bóle mięśni i stawów, a także zaburzenia psychiczne, takie jak depresja czy lęki.
Inne istotne skutki uboczne to:
- zapalenie spojówek
- zmętnienie rogówek (które jest zwykle odwracalne)
- jak również zmiany w morfologii krwi, w tym anemia i trombocytopenia
- wysypki skórne oraz nadwrażliwość na światło
Może także dochodzić do zwiększenia poziomu trójglicerydów oraz glukozy we krwi, a także do obniżenia poziomu dobrego cholesterolu HDL. W rzadkich przypadkach mogą wystąpić poważniejsze reakcje, takie jak zapalenie narządów wewnętrznych czy neurologiczne problemy, takie jak drgawki i zawroty głowy.
Warto podkreślić, że większość działań niepożądanych ustępuje po zakończeniu terapii, jednak niektóre z nich mogą się utrzymywać, co wymaga konsultacji lekarskiej. Użytkownicy powinni być świadomi tych ryzyk i regularnie konsultować się z lekarzem w trakcie leczenia.
Jakie środki ostrożności i monitorowanie są konieczne podczas terapii izotretynoiną?
Środki ostrożności i monitorowanie podczas terapii izotretynoiną są kluczowe dla zapewnienia bezpieczeństwa pacjenta. Zaleca się kilka strategicznych działań, które powinny być przestrzegane przez cały okres leczenia.
W pierwszej kolejności, każda kobieta w wieku rozrodczym powinna stosować skuteczną antykoncepcję oraz przeprowadzać regularne testy ciążowe. Testy te należy wykonać przed rozpoczęciem terapii, co miesiąc w trakcie leczenia oraz jeden miesiąc po jego zakończeniu.
Monitorowanie funkcji wątroby oraz profilu lipidowego to kolejne istotne aspekty. Zaleca się wykonywanie prób wątrobowych (ALAT, AST) oraz badań stężenia triglicerydów i cholesterolu:
| Okres | Badania |
|---|---|
| Przed rozpoczęciem leczenia | Próby wątrobowe, profil lipidowy |
| 1 miesiąc po rozpoczęciu terapii | Próby wątrobowe, profil lipidowy |
| Co 3 miesiące w trakcie leczenia | Próby wątrobowe, profil lipidowy |
| Po zakończeniu leczenia | Próby wątrobowe, profil lipidowy |
Dodatkowo, pacjenci z cukrzycą lub otyłością powinni systematycznie kontrolować poziom glukozy we krwi. Istotne jest także monitorowanie stanu psychicznego pacjenta, by w odpowiednim czasie wykryć ewentualne objawy depresji lub innych zaburzeń. W przypadku wystąpienia poważnych reakcji niepożądanych, takich jak ciężkie reakcje skórne, leczenie powinno być natychmiast przerwane.
Podczas stosowania izotretynoiny należy również przestrzegać zasad dotyczących pielęgnacji skóry. Ze względu na ryzyko suchości i nadwrażliwości na promieniowanie UV, zaleca się unikanie intensywnej ekspozycji na słońce oraz stosowanie filtrów przeciwsłonecznych o co najmniej 15 SPF. Przez 5-6 miesięcy po zakończeniu terapii, należy unikać agresywnych zabiegów kosmetycznych, takich jak depilacja woskiem czy chemiczna dermabrazja, które mogą prowadzić do nadmiernego złuszczania i powstawania blizn.




Najnowsze komentarze